Женская половая система
И.С. Малиновская, научный консультант ООО «Биолит», канд. мед. наук
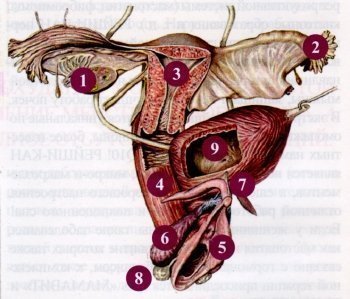
Женская половая система (рис. 1) обеспечивает репродуктивную функцию организма и обладает эндокринной секреторной активностью. Женские половые клетки называются овоцитами (от греческого «oon» - яйцо) или яйцеклетками. Женскими половыми гормонами являются эстрогены (от гр. «oistros» - страсть, «genes» - рождающий), которые влияют на созревание овоцитов, формирование вторичных половых признаков, стимулируют рост слизистой матки и выводных протоков молочных желез; а также прогестины (от лат. «pro» - перед, раньше, «gestatio» - беременность), стимулирующие активность желез матки и секреторных отделов молочных желез.
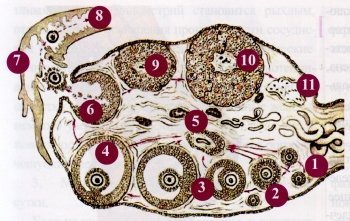
ЯИЧНИК - парный орган, овальной формы (рис. 1.1,2). Каркасом органа является соединительная ткань с сосудами и нервами, в которой располагаются структурно-функциональные единицы - фолликулы и желтое тело, находящиеся на различной стадии созревания. Степень их зрелости обеспечивает созревание половых клеток и синтез гормонов. Каждый фолликул содержит один овоцит, окруженный фолликулярными клетками. Различают 4 вида фолликулов: примордиальные (спящие), первичные (проснувшиеся), вторичные (растущие) и третичные (зрелые). При рождении девочки в яичниках находится ~ 2 млн. «спящих» фолликулов, к моменту полового созревания их остается ~ 400 тыс., зрелости достигают не более 2 %, т. е. ~ 300-400 штук. По мере роста и созревания фолликул увеличивается в размере, вокруг него формируется оболочка - тека, содержащая текальные клетки. Параллельно с созреванием овоцита в фолликуле непрерывно синтезируются эстрогены. Эстрогены накапливаются между клеток, образуя мелкие полости, которые постепенно сливаются. Во время роста фолликулов появляется доминантный, в котором синтезируется ингибин, вызывающий гибель остальных созревающих фолликулов, поэтому зрелости, как правило, достигает один. Он становится очень крупным (рис. 3), выпячиваясь над поверхностью яичника, в полости резко повышается давление, его стенка истончается и разрывается, нарушая и целостность стенки яичника. Этот процесс называется овуляцией, в результате чего овоцит выходит в брюшную полость и захватывается бахромками маточной трубы. На любой стадии развития фолликула может произойти его атрезия (инволюция), формирование атретических тел. Биологический смысл атрезии заключается в естественном отборе внутри организма, в результате которого вызревает наиболее полноценный фолликул. Этот процесс занимает около 2-х недель. На месте лопнувшего зрелого фолликула формируется желтое тело, клетки которого - лютеоциты продуцируют прогестерон. Если не произойдет оплодотворения, желтое тело, размером 1,5-2 см, живет 12-14 дней. Если же оплодотворение произошло, желтое тело достигает 5 см и существует до 4-5 месяцев. Со временем лютеоциты атрофируются, на их месте формируется белое тело (рубец). Таким образом, в течение месяца в яичнике происходит созревание одной половой клетки (редко 2-3) и образование половых гормонов, обеспечивающих ее развитие.
|
МАТОЧНАЯ ТРУБА (яйцевод) - парный мышечный полый орган, где происходит встреча женской и мужской половых клеток с дальнейшим продвижением зиготы к матке (рис. 1.2). Анатомически в маточной трубе выделяют 4 отдела: внутриматочный, истмический, ампулярный (место встречи половых клеток), воронковый (расширяющийся конец трубы с бахромками - фимбриями). Стенка яйцевода состоит из 3-х оболочек - слизистой, мышечной и наружной (серозной). Слизистая имеет продольные глубокие складки, закрывающие просвет трубы. Ее выстилает мерцательный эпителий с клетками, на верхушке которых имеются реснички, мерцающие по направлению к матке и железистыми клетками, продуцирующими слизь. Мышечная оболочка состоит из гладких миоцитов, сокращения которых обуславливают перистальтику трубы. Наружная оболочка выполняет защитную функцию и обладает секреторной активностью (ее клетки вырабатывают серозную жидкость). В каждой оболочке имеются прослойки соединительной ткани с сосудами и нервами. К овуляции слизистая воронки трубы отечна (за счет усиленного кровенаполнения), бахромки плотно охватывают яичник и засасывают овоцит, запуская перистальтику в сторону матки.
В результате патологических изменений стенки яйцевода (воспалительные процессы слизистой, нарушение перистальтики и др.) здесь может произойти имплантация оплодотворенной яйцеклетки. А благодаря высокому кровоснабжению стенки яйцевода возможно относительно длительное развитие зародыша (трубная беременность), что приводит к разрыву трубы.
МАТКА - полый мышечный орган грушевидной формы, в которой выделяют тело, дно и шейку (рис. 1.3). Стенка матки представлена 3-мя оболочками: слизистой (эндометрий), мышечной (миометрий) и серозной (периметрии). Эндометрий состоит из эпителия и соединительной ткани с сосудами, нервами, маточными железами, продуцирующими слизь и специфическими децидуальными клетками, которые богаты трофическими включениями, во время беременности продуцируют гормон релаксин, входят в состав плаценты, а после родов способствуют ее отторжению. В эндометрии выделяют 2 слоя: поверхностный (функциональный) - больший по толщине, имеет особый вид спиралевидных артерий, отторгается при менструальном кровотечении и базальный слой - тонкий, содержит прямые артерии, сохраняется при менструации, за счет него происходат ежемесячное восстановление функционального слоя. Физиология эндометрия зависит от уровня концентрации эстрогенов и прогестерона. Миометрий состоит из 3-х слоев гладких миоцитов, которые направлены косопродольно и взаимоперпендикулярно. Между ними лежат прослойки соединительной ткани, богатые эластическими волокнами и сосудами. Основа периметрия - соединительная ткань с большим количеством сосудов.
С поверхности большая часть матки покрыта плоским эпителием. Шейка матки отличается по строению от остальной части органа: цилиндрической формы, спереди и около боковых поверхностей имеет скопления жировой ткани. Влагалищная часть выстлана многослойным неороговевающим эпителием, а канал - однослойным призматическим. Слизистая содержит железы, секрет которых скапливается в просвете канала, образуя слизистую пробку. Сосуды здесь обычного строения, в менструальную фазу слизистая не отторгается. Мышечная оболочка образует мощный сфинктер. Такие особенности строения обеспечивают изоляцию маточной полости, рН которой щелочная (в отличие от влагалища).
|
ВЛАГАЛИЩЕ - фиброзно-мышечная трубка, состоит из слизистой, мышечной и наружной оболочек (рис: 1.4). Слизистая представлена многослойным неороговевающим эпителием и соединительнотканной пластинкой. Клетки поверхностных слоев эпителия могут частично ороговевать, содержат гранулы кератогиалина и гликогена, в результате распада которых образуется молочная кислота, что создает кислую среду и местный бактерицидный эффект.
НАРУЖНЫЕ ПОЛОВЫЕ ОРГАНЫ - включают луковицы преддверия (рис. 1.6); клитор (рис. 1.7) - рудиментарное образование, соответствует кавернозным телам мужского полового члена, с большим количеством нервных окончаний; большие и малые срамные губы (рис. 1.5), большие железы преддверия (бартолиниевы), секретирующие слизь (рис. 1.8).
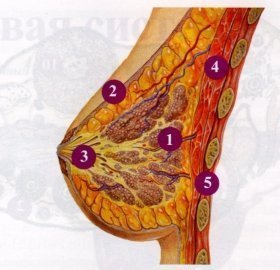
МОЛОЧНАЯ ЖЕЛЕЗА - парный железистый орган, являющийся видоизмененной потовой железой (рис. 3). Орган имеет дольчатое строение, общее количество которых 18-20. Основой дольки (млечного ацинуса) является собственно соединительная и жировая ткани, между которыми располагается железистая ткань. Соединительная ткань прочно фиксирует дольки к коже, ключице и под железой образует капсулу. Секреторные отделы долек объединяются в альвеолы, стенка которых состоит из лактоцитов, меняющих форму в зависимости от секреторной активности (кубическая или призматическая). Также в состав альвеол входят миоэпителиальные клетки, сокращения которых помогают выводить секрет в ее полость, а затем по системе разветвленных трубочек - выводных млечных протоков, которые впадают в млечные синусы и открываются на соске.
У плодов женского и мужского пола молочные железы развиваются одинаково. В течение первой недели жизни новорожденного наблюдается секреторная активность молочных желез с незначительным выделением секрета. К моменту полового созревания у мальчиков их развитие прекращается, а у девочек ускоряется под влиянием эстрогенов.
Окончательное развитие молочной железы происходит во время беременности. На формирование железы и синтез молока влияет множество гормонов: прогестерон, эстрогены, пролактин, хориогонический соматомаммотропин, тиролиберины, глюкокортикоиды, тироксин, инсулин. Процесс выделения молока контролируют окситоцин и глюкокортикоиды. После родов млечные синусы заполнены молозивом (в отличие от молока содержит много белков и мало жиров и углеводов). На 2-3-е сутки после родов секретируется полноценное молоко. При выделении молока верхушки лактоцитов частично разрушаются. Помимо гормональной регуляции существует нейрональный механизм стимуляции синтеза и секреции молока, основанный на сосательном рефлексе младенца, благодаря которому осуществляется обратная связь через спинной мозг.
Молоко - водно-жировая эмульсия, в состав которой входят триглицериды, жирные кислоты, казеин, лактоглобулин, лактоферрин, лактоза, соли, иммуноглобулины.
|
ОВАРИАЛЬНО-МЕНСТРУАЛЬНЫЙ ЦИКЛ - совокупность периодических изменений половой системы. «Главный режиссер» процесса - программа овариального (яичникового) цикла, в ходе которого синтезируются эстрогены и прогестерон, обуславливающие эти изменения. Продолжительность цикла зависит от индивидуальных особенностей, возраста, климата, часового пояса, сезона и других факторов. Рассмотрим комплексные изменения женских органов в разные фазы цикла на примере 28 дней.
1. Фолликулярная (постменструальная, эстрогеновая) фаза, 1-14-е сутки. В яичнике интенсивно синтезируются эстрогены и вызревает фолликул, который в последний день фазы (14-е сут.) подвергается овуляции, что иногда (у девочек) может сопровождаться незначительным кровотечением. В матке восстанавливается функциональный слой эндометрия. Во влагалище в начале фазы эпителий слизистой истончен и постепенно наращивает свои слои.
2. Лютеиновая (предменструальная, прогестероновая) фаза, 14-25-е сутки. В яичнике созревает желтое тело, продуцирующее прогестерон. К концу фазы наблюдается резкое снижение концентрации половых гормонов, и «просыпаются» примордиальные фолликулы. В эндометрии матки сосуды приобретают спиралевидный ход и максимально приближаются к его поверхности. Железы интенсивно синтезируют секрет, содержащий муцин, гликоген, гликопротеины. Эндометрий становится рыхлым, отечным (из-за повышения проницаемости сосудистой стенки), его клетки накапливают трофические включения гликогена и липидов. Орган потенциально готовится к восприятию оплодотворенной яйцеклетки и вынашиванию плода. Молочные железы немного увеличиваются в объеме. Во влагалище в поверхностных слоях эпителия появляются роговые чешуйки и лейкоциты.
3. Менструальная фаза (десквамация), 25-28-е сутки.
Если не произошло оплодотворения, в яичниках наступает регрессия желтого тела и растут новые фолликулы. Основные события касаются эндометрия матки, где идут дегенеративные и геморрагические изменения. Сосуды функционального слоя скручиваются, склерозируются, спазмируются, что ведет к тромбообразованию и ишемии тканей. Затем сосуды резко расширяются, их стенка становится хрупкой и ломкой. К этому моменту часть функционального слоя уже некротизирована и напор крови способствует его отторжению (десквамации). Клинически это проявляется маточным кровотечением, продолжительность которого 3-5 дней. В конце фазы под действием эстрогенов начинается восстановление функционального слоя и кровотечение прекращается.
Средний объем кровопотери около 200 мл. В течение репродуктивного периода жизни женщина теряет до 40 л крови.
ВОЗРАСТНЫЕ ОСОБЕННОСТИ ЖЕНСКОЙ ПОЛОВОЙ СИСТЕМЫ
Раннее детство: низкое содержание половых гормонов, половая система спит.
8-9 лет: в надпочечниках начинается продукция андрогенов (предшественников эстрогенов), развиваются половые признаки.
10-11 лет: в яичниках инициируется синтез половых гормонов, формируются вторичные половые признаки.
12—15 лет: в яичниках созревает первый фолликул, запускается овариальный цикл и наступает менархе (первая менструация).
Репродуктивный период: с 1 5 до 40 лет средняя продолжительность овариально-менструального цикла уменьшается за счет укорочения фолликулярной фазы, а длительность лютеиновой фазы не изменяется.
Беременность: органы репродуктивной системы достигают максимального развития.
Пременопаузальный период: к 45-ти годам секреция эстрогенов снижается в 6 раз, возникает нестабильность сосудистого тонуса, снижается интенсивность органного кровотока, уменьшается секреторная активность желез.
Менопауза: к 50-ти годам в яичнике прекращается развитие фолликулов и резко снижается выработка половых гормонов. Однако их синтез в небольшом объеме продолжается в надпочечниках, а депонируются эстрогены в жировой и мышечной тканях. В половых органах постепенно наступают атрофические изменения. Замечено, что в крови полных женщин уровень эстрогенов значительно выше, чем у обладательниц стройных фигур.
Источник: Журнал «БИОЛИТ-ИНФО» №1/2010 г.